-
Use Cases
-
Resources
-
Pricing
desarrollo embrionario
Events
fecundación
1 Febrero 2020 - 7 Febrero 2020
% complete
La fecundación es la fusión de los gametos masculino y femenino, es decir, el espermatozoide y el óvulo, de manera que se restablece la dotación cromosómica normal del ser humano (46 cromosomas).
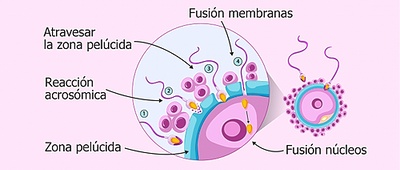
El proceso de fecundación se inicia con la penetración de los espermatozoides a través de la capa de células que rodea el óvulo: la corona radiada.
Los espermatozoides consiguen atravesar esta capa gracias a la liberación de la enzima hialuronidasa y el movimiento de su flagelo (la cola).
Penetración de la zona pelúcida
Se necesita más de un espermatozoide para lograr degradar la zona pelúcida, aunque finalmente solo uno de ellos podrá entrar en el óvulo.
Fusión de membranas
Cuando el espermatozoide entra en contacto con la membrana plasmática del óvulo, se desencadenan 3 procesos distintos en el gameto femenino:
La formación del cono de fecundación
La despolarización instantánea de su membrana
La liberación de gránulos corticales al espacio perivitelino
Fusión de núcleos y formación del cigoto
Con la entrada del espermatozoide, el óvulo se activa para terminar la meiosis, proceso que permite la reducción del número de cromosomas. Así, se libera el segundo corpúsculo polar y los cromosomas se colocan formando una estructura denominada pronúcleo femenino.
Además de todo esto, en la fecundación queda establecido si el futuro bebé será un niño o una niña en función de sus cromosomas sexuales:
Cigoto masculino
sus cromosomas sexuales son XY y el futuro bebé será un niño.
Cigoto femenino
sus cromosomas sexuales son XX y el futuro bebé será una niña.
segmentación
8 febrero 2020 - 11 febrero 2020
% complete
En este proceso que físicamente se desarrolla en el ambiente de la trompa uterina.
primera división de segmentación
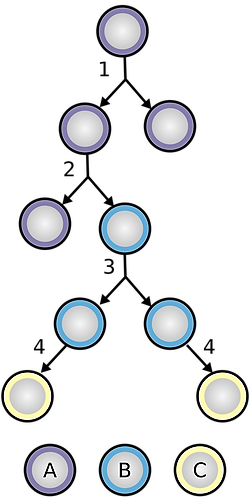
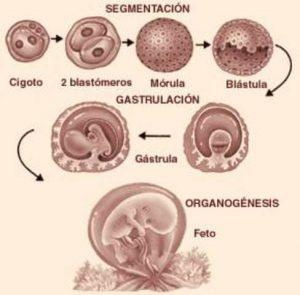
Este proceso comienza después de 24 horas de producida la fecundación cuando el cigoto experimenta su primera división mitótica, dando origen a dos células genéticamente iguales llamadas blastómeras.
Estas células totipotenciales cuando se separan accidentalmente dan origen a gemelos monocigóticos. Las blastómeras presentan mitosis sucesivas, asincrónicas y desiguales, aumentando su número pero con escaso crecimiento celular. De esta manera se va corrigiendo la relación citoplasma/núcleo, tan aumentada en el cigoto.
Formación de la mórula
Cuando el embrión en segmentación tiene 8 a 12 blastómeras (aproximadamente 3 días después de la fecundación) presenta el aspecto de una pequeña mora y recibe el nombre de mórula. Esta mórula está rodeada por la zona pelúcida y se encuentra todavía en la trompa uterina.
Compactación de la mórula
En este momento las blastómeras ubicadas periféricamente en la mórula establecen estrechas uniones intercelulares, proceso llamado compactación. La compactación produce un sello entre las blastómeras dejando en el interior de la mórula la masa celular interna, aislada del ambiente de la trompa uterina, a diferencia de la masa celular externa, que está en contacto con las secreciones tubáricas. Esta situación genera una gradiente de diferenciación notable lo que se traduce en que la masa celular interna dará origen al embrioblasto (tejidos del embrión) y las masa celular externa dará origen al trofoblasto (tejidos placentarios).
Formación del blastocisto
Hacia el cuarto día después de la fecundación se forman espacios entre las células de la masa interna. Al llegar la mórula al útero estos espacios aumentan por la filtración de líquido desde la cavidad uterina. Esta presión genera la formación de una cavidad única llamada blastocele. El embrión así formado recibe el nombre de blastocisto. En el blastocisto la masa celular interna, ahora llamada embrioblasto, hace eminencia hacia el blastocele y se ubican hacia el polo embrionario; en cambio, la masa celular externa, ahora llamada trofoblasto, forma la pared celular del blastocisto. El quinto día después de la fecundación el blastocisto se encuentra ya en la cavidad uterina y la zona pelúcida comienza a desaparecer, digerida por enzimas de la mucosa uterina; situación que permitirá la implantación del embrión.
vascularización
12 febrero 2020 - 17 febrero 2020
% complete
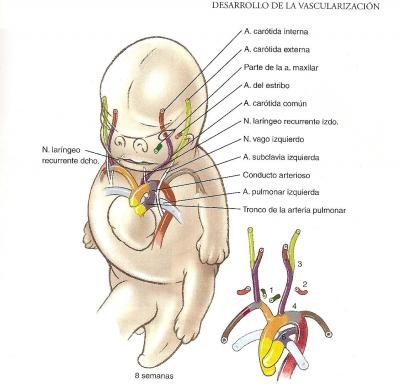
Desde el decimoséptimo día comienza a surgir vasos en el mesodermo esplacnopleural de la pared del saco vitelino, a partir de agregados de células denominados islotes sanguíneos. En el decimoctavo día comienza la vasculogénesis en el mesodermo esplacnopleural del disco embrionario, en el que el proceso es algo distinto. En el disco embrionario, el mesodermo esplacnopleural se diferencia a precursores de células endotelales posteriormente se unen, proliferando e invaden otros tejidos para formar la vascularización embrionaria.
Cuando el plegamiento del embrión lleva a los tubos endocárdicos a la parte ventral del tórax durante la cuarta semana, las dos aortas dorsales unidas a los extremmos defálicos de los tubos son empujadas ventralmente para formar un par de asas dorsoventrales, los primeros arcos aórticos. Durante la cuarta y quinta semana se desarrollan, en sucesión cefalocaudal, otros cuatro pares de arcos aórticos que ponen en contacto el saco aórtico en el extremo superior del truncus arteriosus con las aortas dorsales. Este sistema de arcos aórticos se remodela posteriormente hasta formas el sistema de grandes arterias en la parte superior del toraz y el cuello.
gastrulación
18 febrero 2020 - 26 febrero 2020
% complete
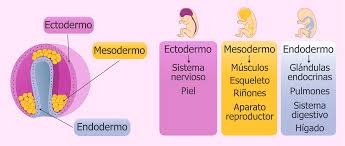
La gastrulación es una etapa del desarrollo embrionario, que ocurre después de la formación de la blástula, esto es, que sigue a la de segmentación o clivaje, y tiene por objeto la formación de las capas fundamentales del embrión (capas germinales): Formación de la gástrula Así, en la blástula una parte de los blastómeros comienza a invaginarse, formándose el blastoporo. El lugar donde se produce esto, está regulado genéticamente. La invaginación progresa, e invade todo el territorio del blastocele que se va viendo reducido proporcionalmente al aumento del arquénteron o nueva cavidad que se va formando, que tiene la particularidad de estar en contacto con el exterior a través del blastoporo. En esta etapa, el embrión se denomina gástrula y dará origen a las capas del embrión descritas anteriormente. A través del proceso de gastrulación se han formado dos capas de blastómeros, una en contacto con el exterior o ectodermo y otra en contacto con el arquénteron o endodermo y entre las dos el blastocele con el líquido blastocélico.
Ectodermo: es la capa más externa y la primera que se forma, rodeando al embrión, por lo que formará parte de las paredes que constituyen el espacio que rodea al embrión: el saco amniótico. A partir de ella se crearán también tejidos como: piel, boca, córnea, glándulas mamarias y sistema nervioso.
Mesodermo: es la capa intermedia, aunque se forma en último lugar. El mesodermo da lugar al aparato circulatorio, el aparato excretor, los músculos, el esqueleto y el sistema reproductor.
Endodermo: es la capa más interna del embrión, que se forma en segundo lugar. A partir de él se crean la mayoría de los órganos internos del cuerpo, el aparato digestivo, las glándulas y el sistema respiratorio.
Si existe una alteración grave durante la gastrulación, lo más habitual es que se detenga la evolución del embrión y se produzca un aborto espontáneo que puede provocar síntomas como hemorragia vaginal y dolor abdominal, aunque muchas veces no son muy fuertes y coinciden en el tiempo con la fecha de la regla, por lo que es posible que la mujer no llegue a saber que había estado embarazada.
neurulación
27 febrero 2020 - 3 Marzo 2020
% complete
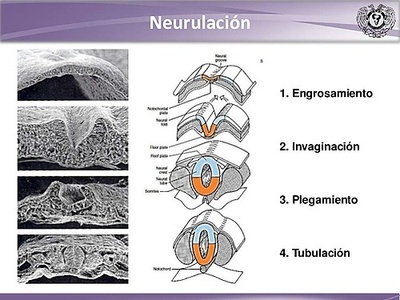
La neurulación es el proceso por el cual se forma el tubo neural durante el desarrollo intrauterino. El tubo neural resulta fundamental para la diferenciación de las células del sistema nervioso central, mientras que las crestas neurales, estructuras asociadas a la que nos ocupa, lo son para la formación del sistema nervioso periférico.
Así, el tubo neural va a dar lugar al encéfalo y a la médula espinal. Las células del tubo neural se conocen como células precursoras neurales, que son células madre de las que van a surgir más precursores que den lugar a neuronas y células gliales.
Por otro lado, algunos subgrupos de células precursoras neurales no se dividen. Se denominan neuroblastos, y van a diferenciarse en neuronas.
Mientras que las células de la parte ventral del tubo neural (donde está la placa del piso) van a dar lugar a la médula espinal y la parte posterior del encéfalo.
A los 25 días de gestación, se pueden observar 3 vesículas básicas que parten del tubo neural: el prosencéfalo, el mesencéfalo y el rombencéfalo.
Mientras que, a los 32 días, se dividen en 5 estructuras:
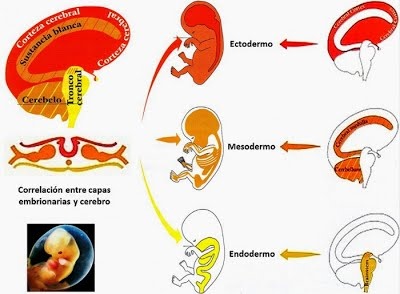
El telencéfalo: que da lugar a la corteza cerebral, el cuerpo estriado, el sistema límbico y parte del hipotálamo.
El diencéfalo: que desarrollará el epitálamo, el tálamo e hipotálamo.
El mesencéfalo: que dará lugar al tectum, tegmento y pedúnculos cerebrales.
El metencéfalo: que se diferenciará en cerebelo y puente cerebral.
El mielencéfalo: que se convertirá en la médula oblonga (bulbo raquídeo).
La neurulación primaria y secundaria son dos fases fundamentales en el proceso de neurulación. En general, definen dos tipos de formación del tubo neural.
La parte anterior de éste se formará a través de la neurulación primaria y la posterior, por neurulación secundaria. Ambas ocurren al mismo tiempo, pero en sitios distintos.
Si este momento tan importante en el neurodesarrollo se ve alterado, suelen aparecer trastornos neurológicos y neuropsicológicos severos. Éstos normalmente se acompañan de episodios convulsivos.
Las alteraciones de este proceso dan lugar a condiciones graves. Sobre todo, si aparecen defectos en el cierre del tubo neural, que no suelen ser compatibles con la vida.
Anencefalia
Ocurre por mal cierre en la parte anterior del tubo neural durante la neurulación. Se caracteriza por la ausencia de algunas partes del cráneo, cerebro y malformaciones faciales, así como problemas cardíacos.
Espina bífida
Surge por un defecto del tubo neural que da lugar a un desarrollo incompleto del cerebro, médula espinal o meninges (capas protectoras que rodean el sistema nervioso central). Hay varios tipos de espina bífida: puede ser una malformación oculta de una o varias vértebras, o malformación de huesos, membranas o grasa en esta zona.
Por otro lado, otro subtipo es el meningocele, en el que las meninges sobresalen de la abertura espinal, pudiendo estar cubiertas de piel o no.
Finalmente, el subtipo más grave es el mielomeningocele. En este caso, la médula espinal está expuesta y sobresale por la abertura de la columna. Esto ocasiona parálisis en las partes del cuerpo que están por debajo de dicha abertura.
Encefalocele
Es un bulto en forma de saco en el que sobresale el encéfalo y las meninges por una abertura a nivel del cráneo.
proliferación
3 de marzo 2020
% complete
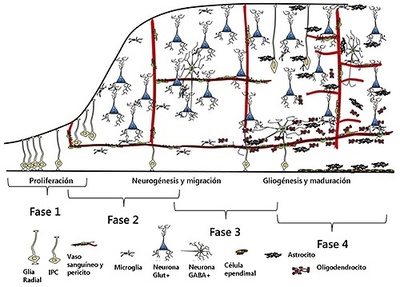
En cuanto a las células que se disponen hacia una ubicación cefálica, expondrán el llamado primordio telencefálico, el cual va a conformar estructuras vitales como la corteza cerebral, el bulbo olfatorio, el hipocampo, los ganglios basales y la amígdala, y se compone en su totalidad de células neuroepiteliales en división. Tal estructura es conocida como la matriz o el epitelio germinal, un epitelio homogéneo seudoestratificado que se divide de manera radial, expansiva y simétrica.
Este se considera un punto especialmente crítico en los humanos, pues es cuando se comienza a diferenciar de otras especies, mediante hallazgos anatómicos como un gran engrosamiento de su superficie telencefálica.
migración
4 de marzo 2020
% complete
El desarrollo cortical se realiza en un llamado “de adentro para afuera”, lo cual indica que las estructuras subcorticales o internas del encéfalo empiezan primero y las superficiales después. Las células que nacen en las regiones proliferativas de la ZV y la zona subventricular (ZSV) —aquellas que no están adheridas a la superficie ventricular— migran hacia la placa cortical guiándose por las proyecciones basales dispuestas durante expansión radial de las células de la glía. Las primeras capas ya establecidas son observables por histología a partir de la semana 12 ; sin embargo, a partir de la semana 17, estas pueden distinguirse mediante imagenología con el uso de la resonancia nuclear magnética.
Se cree que las células progenitoras procedentes de la ZV constituyen el recurso principal para las capas más basales de la corteza (V y VI); mientras que las de la ZSV corresponden sobre todo para las capas superficiales (IV, III y II). Pese a ello, hay alguna evidencia que sugiere la presencia de células de la ZSV en todas las capas corticales (7,12). De igual manera, algunos de los sets genéticos, como el Pax6 y el Nr2e1 o Tlx, pueden controlar la proliferación de las células progenitoras de la ZV durante el establecimiento y la expansión de la ZSV. Mutaciones a nivel del Pax6 se relacionan con disminución neuronal de las capas superficiales de la corteza cerebral —aunque con normalidad de las capas basales a su vez, el set mutante de Nr2e1 se relaciona con una disminución en el tamaño de la ZSV, con menor proliferación y una aparición de las capas superficiales neocorticales uno o dos días antes de lo normal.
diferenciación
16 de marzo 2020
% complete
La completa maduración neuronal requiere una especialización celular total, conexiones nerviosas definitivas y refuerzos mecánicos tisulares suficientes, un proceso que se necesita desde las últimas semanas prenatales hasta los primeros años de vida para la mayoría de especies; incluso ello se observa en la vida adulta humana.
La diferenciación celular es entonces un proceso en el cual las células precursoras, siguiendo los patrones que le han sido determinados genéticamente, adquiere un verdadero cambio fenotípico hacia tipos celulares específicos o especializados. En este periodo sucede, además, una verdadera interconexión funcional de los diversos circuitos neuronales preformados durante la migración, como el que se requiere para la integración de las neuronas gabaérgicas con las glutamatérgicas. Se estima que, tras la semana 34 de gestación, el cerebro fetal humano está conectando alrededor de 40.000 uniones sinápticas nuevas por segundo.